'ไข้เลือดออก’ มหันตภัยร้ายใกล้ตัว
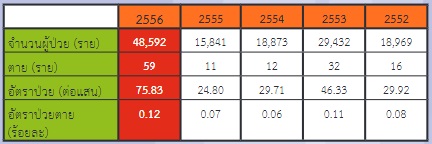
ตั้งแต่ต้นปี 2556 กระทรวงสาธารณสุขได้ประกาศเตือนประชาชนให้ระวังโรคไข้เลือดออกระบาดหนัก เนื่องจากสถานการณ์โรคไข้เลือดออกในปีนี้ พบอัตราป่วยด้วยโรคไข้เลือดออกสูงกว่าค่าเฉลี่ยของทุกปีอย่างต่อเนื่อง โดยตั้งแต่ 1 มกราคม ถึง 18 มิถุนายนที่ผ่านมา มีจํานวนผู้ป่วยสูงถึง 48,592 ราย สูงกว่าค่าเฉลี่ยเมื่อเทียบกับปี 2555 ถึง 3 เท่าและมากที่สุดในรอบ 10 ปี จํานวนผู้ป่วยเสียชีวิต 59 ราย ก็ยังเพิ่มมากขึ้นกว่า 5 เท่าเมื่อเทียบกับปี 2555 เช่นกัน นอกจากนี้ไม่ใช่เฉพาะแค่พื้นที่จังหวัดกรุงเทพมหานครเท่านั้นที่มีการพบผู้ป่วยโรคไข้เลือดออก แต่ยังสามารถพบได้ทั่วทั้งประเทศ

ทั้งนี้จากการรายงานสถานการณ์โรคไข้เลือดออกในประเทศไทย ปี 2556 โดยกลุ่มระบาดวิทยา สํานักติดต่อโรคแมลง กรมควบคุมโรค กระทรวงสาธารณสุข พบว่าจํานวนผู้ป่วยสะสมที่ติดเชื้อไวรัสเดงกีรวมผู้ป่วยไข้เลือดออกและไข้เดงกี (DHF+DSS+DF) เปรียบเทียบข้อมูลถึงสัปดาห์ที่ 24 (ประมาณกลางเดือนมิถุนายน) ของปี 2552-2556 แสดงให้เห็นถึงจําานวนผู้ป่วยที่เพิ่มขึ้น รวมทั้งมีอัตราการตาย และอัตราป่วยเพิ่มมากขึ้นอย่างเห็นได้ชัด ตามตารางดังนี้

ดังนั้นพวกเรามาทําความรู้จักกับโรคไข้เลือดออก และการป้องกันโรคกันเถอะ เพื่อบุตรหลานและคนที่เรารักจะได้ปลอดจากโรคนี้ หรือหากสงสัยว่าคนใกล้ชิดอาจเป็นไข้เลือดออกจะให้การดูแลเบื้องต้นอย่างไร เมื่อไรควรไปพบแพทย์ และแพทย์เขารักษาโรคไข้เลือดออกกันอย่างไร
โรคไข้เลือดออก
เกิดจากการติดเชื้อไวรัสเดงกีซึ่งมียุงลายเป็นพาหะ โดยในแต่ละปียังมีคงผู้ติดเชื้อจํานวนมาก มีการระบาดมากในฤดูฝนแต่ก็พบการติดเชื้อนี้ได้ตลอดทั้งปี นับว่าโรคนี้เป็นปัญหาทางสาธารณสุขที่สําคัญของประเทศ การให้การวินิจฉัยโรคตั้งแต่ระยะแรก การดูแลและรักษาเพื่อป้องกันภาวะช็อกหรือรักษาภาวะช็อกให้ทันท่วงทีและเหมาะสมจะสามารถช่วยลดอัตราการเสียชีวิตลงได้
อาการทางคลินิกและการดําเนินโรค แบ่งได้เป็น 3 ระยะคือ
1) ระยะไข้ ผู้ป่วยจะมีไข้สูงลอยเฉียบพลัน 2 – 7 วัน มีหน้าแดง ส่วนใหญ่จะไม่มีน้ำมูกหรือไอ ซึ่งต่างจากโรคหัด และไข้หวัด บางรายอาจตรวจพบคอแดงได้ มักบ่นปวดศีรษะและกระบอกตา มีอาการเบื่ออาหาร คลื่นไส้ อาเจียนร่วมด้วย หลอดเลือดฝอยเปราะและแตกง่าย มีจุดเลือดออกเล็กๆ ตามแขน ขา ลําตัว รักแร้ อาจมีเลือดกําเดา เลือดออกตามไรฟัน ปวดท้องและถ่ายอุจจาระสีดํา มีอาการปวดใต้ชายโครงขวา เนื่องจากมีตับโต
2) ระยะวิกฤติ หรือช็อก เป็นระยะที่มีการรั่วของพลาสมา ซึ่งจะพบได้ในผู้ป่วยไข้เลือดออกทุกราย มักเกิดช่วงสั้นๆ ก่อนไข้ลงหรือพร้อมๆ กับไข้ลดลงอย่างรวดเร็ว อาจเกิดได้ตั้งแต่วันที่ 3 ของโรค ผู้ป่วยที่มีภาวะช็อก จะมีอาการกระสับกระส่าย อาจมีเหงื่อออกมากและมือเท้าเย็น ชีพจรเบาเร็ว ส่วนใหญ่จะรู้สติ พูดรู้เรื่อง กระหายน้ำ ถ้าได้รับการรักษาภาวะช็อกอย่างทันท่วงที ผู้ป่วยส่วนใหญ่จะฟื้นตัวได้อย่างรวดเร็ว ผู้ป่วยที่ช็อกนานจะมีปากเขียว ตัวเย็นซีด อาจมีอาการเลือดออกอย่างรุนแรงในทางเดินอาหาร และจะเสียชีวิตได้ภายใน 12 – 24 ชั่วโมงหลังช็อก หากไม่ได้รับการรักษาภาวะช็อกอย่างถูกต้องทันที
3) ระยะฟื้นตัว ระยะนี้ของโรคไข้เลือดออกเกิดขึ้นค่อนข้างเร็วภายหลังไข้ลง 24 – 48 ชั่วโมง ผู้ป่วยจะมีปัสสาวะออกมาก เมื่อการรั่วของพลาสมาหยุด การเปลี่ยนแปลงที่พบบ่อยในระยะนี้คือ มีผื่นลักษณะเป็นวงขาวๆ ท่ามกลางผื่นสีแดงเรียกว่า convalescent rash ผู้ป่วยมักมีอาการคันซึ่งจะเป็นอยู่ 2 – 4 วัน อาจตรวจพบชีพจรช้า โดยผู้ป่วยไม่มีอาการทางหัวใจ ในระยะนี้ผู้ป่วยจะเริ่มรับประทานน้ำและอาหารได้มากขึ้น
การติดต่อ มียุงลายเป็นพาหะนําาโรค โดยเกิดจากยุงลายตัวเมียซึ่งกัดเวลากลางวันและดูดเลือดคนเป็นอาหาร จะกัดดูดเลือดผู้ป่วยซึ่งอยู่ในระยะไข้สูงซึ่งเป็นระยะที่มีไวรัสอยู่ในกระแสเลือด เชื้อไวรัสจะเข้าสู่กระเพาะยุง เข้าไปอยู่ในเซลล์ที่ผนังกระเพาะ เพิ่มจํานวนมากขึ้นแล้วออกมาจากเซลล์ผนังกระเพาะ ไวรัสเดินทางเข้าสู่ต่อมน้ำลายเพื่อแพร่เชื้อไปยังผู้ที่ถูกยุงกัดในรายถัดไป โดยมีระยะฟักตัวของโรคหลังจากได้รับเชื้อจากยุงประมาณ 5 – 8 วัน ยุงลายจะวางไข่ตามภาชนะขังของน้ำที่มีน้ำนิ่งและใส น้ำนั้นอาจจะสะอาดหรือไม่ก็ได้ โดยน้ำฝนมักเป็นน้ำที่ยุงลายชอบวางไข่มากที่สุด ดังนั้น แหล่งเพาะพันธุ์ของยุงลายบ้านจึงมักอยู่ตามโอ่งน้ำดื่มและน้ำใช้ที่ไม่ปิดฝาทั้งภายในและภายนอกบ้าน นอกจากนี้แล้ว บ่อซีเมนต์ในห้องน้ำ จานรองขาตู้กันมด จานรองกระถางต้นไม้ แจกัน อ่างล้างเท้า ยางรถยนต์ ภาชนะใส่นําาเลี้ยงสัตว์ เศษภาชนะ เช่น โอ่งแตก เศษกระป๋อง กะลา ก็มักเป็นที่ที่ยุงลายชอบวางไข่เช่นกัน
ทั้งนี้ใน 2552 องค์การอนามัยโลก ได้ให้ข้อเสนอแนะการจําาแนกความรุนแรงโรคไข้เลือดออกใหม่ เพื่อช่วยให้แพทย์และบุคลากรทางการแพทย์ตัดสินใจได้ว่าควรให้การรักษาผู้ป่วยที่มีโอกาสเป็นหรือเป็นไข้เลือดออกในสถานพยาบาลหรือโรงพยาบาลที่มีความพร้อมมากน้อยเพียงใด และควรให้การรักษาเข้มข้นแค่ไหน ซึ่งได้พิจารณาเป็นเกณฑ์การวินิจฉัยโรคไข้เลือดออกและสัญญาณอันตราย รวมทั้งเกณฑ์การวินิจฉัยโรครุนแรง ดังนี้
| เกณฑ์การวินิจฉัย ± สัญญาณอันตราย | เกณฑ์การวินิจฉัยโรครุนแรง | |
|
สงสัยว่าเป็นโรคไข้เลือดออก - อาศัยในบริเวณที่มีการระบาด ของไวรัสเดงกี/โรคไข้เลือดออก |
สัญญาณอันตราย • ปวดท้อง กดเจ็บ |
1. มีการรั่วของพลาสมามากนำไปสู่ภาวะ |
การดูแลรักษาผู้ป่วยไข้เลือดออก
ขณะนี้ยังไม่มียาต้านไวรัสที่มีฤทธิ์จําเพาะสําหรับเชื้อไข้เลือดออก การรักษาโรคนี้เป็นการรักษาตามอาการและประคับประคอง ซึ่งจะให้ผลดีหากได้รับการวินิจฉัยโรคได้ตั้งแต่ระยะแรก การสังเกตอาการ ติดตามดูแลผู้ป่วยอย่างใกล้ชิดในระยะวิกฤตประมาณ 24 – 48 ชั่วโมง จะช่วยป้องกันไม่ให้โรคมีความรุนแรงเพิ่มขึ้นโดยมีหลักปฏิบัติดังนี้
1) ระยะไข้ ควรเช็ดตัวด้วยน้ำธรรมดาเพื่อลดไข้ บางรายอาจมีอาการชักได้ถ้าไข้สูงมาก โดยเฉพาะอย่างยิ่งเด็กที่มีประวัติเคยชัก หรือในทารกและเด็กเล็กที่มีไข้สูง จำเป็นต้องให้ยาลดไข้ ควรใช้ยาพวกพาราเซตามอล ห้ามใช้ยาพวกแอสไพริน หรือไอบูโปรเฟน เพราะจะทําให้เกล็ดเลือดเสียการทํางาน และระคายกระเพาะทําให้เลือดออกได้ง่ายขึ้น ควรให้ยาลดไข้เป็นครั้งคราวเวลาที่ไข้สูงเท่านั้น การใช้ยาลดไข้มากไปจะมีภาวะเป็นพิษต่อตับได้ ให้ผู้ป่วยได้น้ำชดเชย เพราะผู้ป่วยส่วนใหญ่มีไข้สูง เบื่ออาหาร และอาเจียน ทําให้ขาดน้ำ และเกลือโซเดียมด้วย ควรให้ดื่มน้ำผลไม้หรือน้ำเกลือแร่ครั้งละน้อยๆ และบ่อยๆ เพื่อชดเชยน้ำที่เสียไปทางเหงื่อและการอาเจียน ไม่ควรให้ผู้ป่วยดื่มน้ำที่มีสีแดงหรือสีดํา หากมีอาเจียนจะแยกไม่ได้ว่าอาเจียนจากน้ำหรือมีเลือดปนมาด้วย
ผู้ป่วยที่มีปัจจัยเสี่ยงดังต่อไปนี้ ได้แก่ ทารกอายุน้อยกว่า 1 ปี ผู้ป่วยที่อ้วนมากหรือมีโรคประจําตัว เช่น โรคธาลัสซีเมีย ขาดเอ็นไซม์ G6PD โรคหัวใจ โรคปอดเรื้อรัง และโรคไตวาย ควรรีบไปโรงพยาบาลตั้งแต่ระยะไข้ และแพทย์ควรรับผู้ป่วยไว้รักษาในโรงพยาบาลและให้การดูแล ติดตามอย่างใกล้ชิด ในรายที่ไม่มีปัจจัยเสี่ยงดังกล่าวข้างต้นควรให้คําแนะนําและการสังเกตอาการที่เป็นสัญญาณอันตรายแก่ผู้ปกครอง โดยให้รีบนําส่งโรงพยาบาลทันทีเมื่อมีอาการอย่างใดอย่างหนึ่งดังแสดงในตาราง ควรนัดผู้ป่วยที่สงสัยติดเชื้อไวรัสเดงกีมาตรวจทุกวัน ตั้งแต่วันที่ 3 ของไข้เป็นต้นไป จนกว่าไข้จะลง 24 ชั่วโมงโดยไม่ได้ให้ยาลดไข้ หากพบสัญญาณอันตรายควรรับไว้ในโรงพยาบาล
2) ระยะวิกฤติ หรือช็อก ผู้ป่วยควรได้รับสารนําาทางหลอดเลือดดําาอย่างเหมาะสม ในปริมาณที่จะประคับประคองระบบไหลเวียนเลือดให้เพียงพอ โดยปรับปริมาณสารนําตามการรั่วของพลาสมา ซึ่งสามารถทําได้โดยการติดตามอาการทางคลินิก ค่าฮีมาโตคริต สัญญาณชีพ และปริมาตรปัสสาวะที่ออกอย่างใกล้ชิด การรั่วของพลาสมาจะมากในช่วง 12 ชั่วโมงแรก และจะลดลงจนหยุดใช้เวลา 24 – 48 ชั่วโมง ผู้ป่วยที่มีเลือดออกมาก จําเป็นต้องทําการห้ามเลือดอย่างถูกวิธีและได้รับส่วนประกอบของเลือดทดแทน
3) ระยะฟื้น ในระยะนี้พลาสมาที่รั่วออกไปจะกลับเข้าสู่หลอดเลือด อาจทําให้เกิดมีสารนําเกิน โดยทั่วไปถ้าผู้ป่วยพ้นจากภาวะช็อกแล้ว 24 – 48 ชั่วโมง และเริ่มกินได้ ควรหยุดให้สารนําทางหลอดเลือดดํา
วัคซีนป้องกันโรคไข้เลือดออก
วัคซีนป้องกันโรคไข้เลือดออกจําเป็นต้องครอบคลุมไวรัสเดงกีทั้ง 4 สายพันธุ์ เชื้อที่ใช้ในการทดลองต้องเป็นเชื้อเป็นที่ผ่านกระบวนการทดลองในห้องปฏิบัติการในหลอดทดลอง สัตว์ทดลอง และในอาสาสมัครทดลองที่เป็นมนุษย์ ปัจจุบันหน่วยงานวิจัยโครงการวิจัยและพัฒนาวัคซีน สถาบันวิจัยและพัฒนาวิทยาศาสตร์และเทคโนโลยี มหาวิทยาลัยมหิดล ได้พัฒนาวัคซีนไข้เลือดออกสําเร็จแล้ว เบื้องต้นพบว่า วัคซีนได้ผลดี มีความปลอดภัยสูง และอยู่ในช่วงการพัฒนาการผลิตเพื่อทดสอบในคนจํานวนมากต่อไป ล่าสุดปีนี้รัฐบาลได้ตั้งงบประมาณ 60 ล้านบาทเพื่อให้ประเทศไทยเป็นศูนย์วัคซีนไข้เลือดออกแห่งแรกในอาเซียน คาดว่าใช้เวลาประมาณ 2 ปี
การป้องกันและควบคุมโรคไข้เลือดออก
เนื่องจากโรคไข้เลือดออกยังไม่มียารักษา และไม่มีวัคซีนป้องกัน ดังนั้นการป้องกันจึงเป็นวิธีที่ดีที่สุดด้วยการป้องกันการแพร่ของยุง โดยป้องกันไม่ให้ยุงวางไข่ หรือป้องกันไม่ให้ไข่กลายเป็นยุง เน้นที่การควบคุมลูกนําาด้วยการกําจัดแหล่งเพาะพันธุ์ลูกน้ำ เนื่องจากสามารถทําลายได้ง่ายและไม่สิ้นเปลืองงบประมาณ กระทรวงสาธารณสุข เร่งรณรงค์พิชิตไข้เลือดออก โดยชู หลัก 5 ป. 1 ข. คือ ปิด เปลี่ยน ปล่อย ปรับ ปฏิบัติ และขัดไข่ยุงลาย เพื่อกําาจัดลูกนําายุงลายก่อนที่จะกลายเป็นตัวยุงเต็มวัยทุกสัปดาห์

มาตรการ 5 ป.
ป. ที่ 1 ปิดฝาโอ่งหรือภาชนะขังน้ำให้มิดชิด
ป. ที่ 2 เปลี่ยนน้ำทุก 7 วัน เช่น น้ำในแจกัน โอ่งน้ำใช้ จานรองขาตู้กับข้าว
ป. ที่ 3 ปล่อยปลาหางนกยูงที่กินลูกน้ำยุง ในอ่างที่ปลูกต้นไม้ และภาชนะที่ไม่สามารถปิดฝาได้
ป. ที่ 4 ปรับปรุงสิ่งแวดล้อม ทั้งภายในบ้านและนอกบ้าน ตรวจรอบบ้าน และท่อระบายน้ำว่ามีแหล่งน้ำขังหรือไม่ หากมีต้องกําจัด จัดการเก็บกวาดสิ่งปฏิกูลออกไป ขวดน้ำกระป๋อง หรือภาชนะอื่นที่อาจจะเก็บขังน้ำได้ ควรเก็บทิ้งหรือฝังดิน
ป. ที่ 5 ปฏิบัติ ขอให้เจ้าของบ้านเรือนลงมือปฏิบัติเองเป็นประจําทุกๆ 5 – 7 วันจนเป็นนิสัยไม่ต้องรอเจ้าหน้าที่
มาตรการ 1 ข. คือการขัดล้างภาชนะก่อนเปลี่ยนน้ำใหม่ทุกสัปดาห์ เพื่อกําจัดไข่ยุงที่เกาะอยู่ภายในภาชนะ ทั้งนี้ยุงลายตัวเมีย 1 ตัวหลังผสมพันธุ์จะตั้งท้องและวางไข่ได้ตลอดชีวิตครั้งละประมาณ 100 ฟอง มีชีวิตอยู่ประมาณ 1 เดือน ไข่ยุงทนต่อสภาพความแห้งแล้งได้นานหลายเดือน เมื่อไข่ถูกน้ำท่วมถึงจะฟักตัวกลายเป็นลูกน้ำอย่างรวดเร็วภายในเวลา 20 – 60 นาที
ส่วนวิธีการป้องกันไม่ให้ยุงกัด ให้ยาทากันยุงกัด หรือใช้กลิ่นของสมุนไพรไล่ยุง เช่น ตะไคร้หอม เป็นต้น ควรนอนในมุ้งหรือห้องที่ติดมุ้งลวดกันยุง
หากทุกคนช่วยกันกําจัดแหล่งเพาะพันธ์ยุงลายรวมถึงป้องกันตนเองและบุตรหลานไม่ให้ถูกยุงกัด ก็จะปลอดภัยจากไข้เลือดออกได้
ผู้เขียน : ผศ. พญ.กาญจนา ตั้งนรารัชชกิจ ภาควิชากุมารเวชศาสตร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
ติดตามข้อมูลสุขภาพเพิ่มเติมได้ที่นี่
